
Secciones
Servicios
Destacamos

Necesitas ser suscriptor para acceder a esta funcionalidad.
Domingo, 21 de enero 2018, 07:50
Necesitas ser suscriptor para acceder a esta funcionalidad.
Compartir
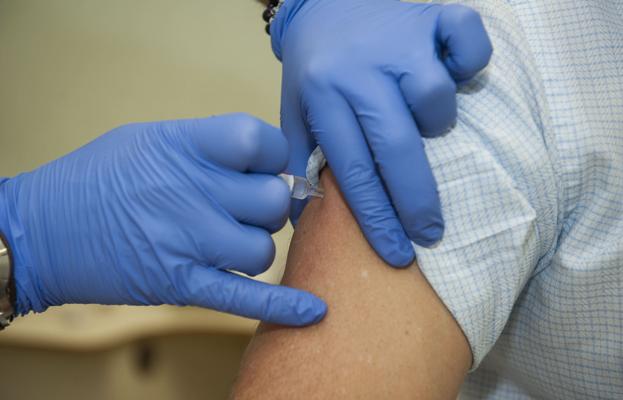
Las cifras de la gripe han sorprendido en este 2018. Ya son 15 las personas fallecidas y, pese a que los datos indican que se ha estabilizado, el número de casos acumulados desde el inicio de la temporada ya supone cerca 9.000 más que en toda la campaña anterior.
Las complicaciones por el virus en los hospitales regionales se deben, según los expertos, a dos factores fundamentales: por un lado la temporada gripal ha llegado antes de lo esperado y, por otro, la vacuna presenta este año una eficacia muy reducida.
Uno de los principales motivos por los que la vacuna ha ofrecido una menor tasa de inmunización tiene nombre propio: la cepa B-Yamagata, una de las más extendidas este año, cuyo componente no se ha incluido en la vacuna.
El especialista del Servicio de Medicina Interna e Infecciosas del Hospital Virgen de la Arrixaca, José Antonio Herrero, recuerda que cada año la composición de la vacuna se elabora "en función de cuáles han sido las cepas predominantes en el hemisferio sur, y los expertos predicen cuáles son las cepas que van a prevalecer en el hemisferio norte". La dificultad aumenta por "la velocidad a la que muta el virus de la gripe y por la necesidad de definir la composición con bastantes meses de antelación" para que las vacunas estén listas en la cantidad necesaria al llegar la época crítica. "La Organización Mundial de la Salud (OMS) tiene que pasarlo a las casas comerciales y estas tienen que preparar las vacunas y distribuirlas", señala Herrero.
"Cuando se eligen las cepas se intenta predecir con el mayor acierto, pero la eficacia de la vacuna varía desde el 20% de algunos años hasta el 80% y, esta temporada, para el componente B estamos en el 30% de efectividad", apunta.
Esa caída en la eficiencia para el componente de tipo B se debe a que la vacuna trivalente, que es la que se administra a la mayor parte de la población de riesgo, incluye dos variantes de la cepa A (la H1N1 y la H3N2) y una sola de la cepa B, y la elegida ha sido una del linaje B-Victoria, y no la B-Yamagata, que ha podido propagarse así con mayor facilidad.
La cepa Yamagata sí está presente en otra vacuna, la tetravalente, pero esta se administra únicamente a personas con factores importantes de riesgo, como un trasplante, o a personas con sistemas inmunológicos muy deprimidos.
Al error de cálculo de los expertos de la OMS a la hora de decidir la composición de la trivalente hay que sumar que los virus de la cepa B, en su conjunto, "suelen suponer apenas un tercio del total de afecciones", señala Herrero, mientras que, este año, la cepa B ha alcanzado una prevalencia muy superior. "Tenemos un predominio del virus A, que está suponiendo un poco más de la mitad de las afecciones, pero normalmente no es que predomine, es que predomina mucho, y no es lo que ha pasado este año", explica.
Manuel Segovia, catedrático del Departamento de Genética y Microbiología de la Universidad de Murcia y jefe del Servicio de Microbiología de la Arrixaca, apunta a los ciclos epidémicos como causa del gran número de casos de esta temporada, y señala que la epidemia de este año podría hacer pensar en una temporada mejor el año próximo. "Cuando hay un año en el que mucha gente se infecta por la gripe, queda parcialmente inmunizada. El año que viene es muy probable que muchas de esas personas no estén infectadas, por tanto, lo normal es que el año que viene, al haber menos enfermos, haya menos personas que contagian", asegura.
En todo caso, el catedrático subraya la dificultad que entraña proyectar cómo va a comportarse el virus de la gripe en el futuro: "El que haga predicciones con la gripe, se equivoca, pero un escenario razonable sería que, aunque los virus cambien, salvo la aparición de un virus totalmente nuevo, como en su día pudo suponer la gripe A (H1N1) -que desencadenó la pandemia de 2009-, lo normal es que las cepas vayan cambiando de forma paulatina". De este modo, considera Segovia, "lo esperable es que los virus que están circulando este año no cambien sustancialmente respecto a los que puedan aparecer el año que viene".
Ante las dudas suscitadas por la eficacia de la vacuna, los expertos coinciden en resaltar la importancia de la misma para minimizar los riesgos. "Hay que tener en cuenta que en una persona vacunada, las posibilidades de que haya complicaciones por la gripe son menores", asegura José Antonio Herrero. "Sin vacunas no sabemos lo que hubiera ocurrido. Quizás ahora estaríamos hablando de una epidemia tremenda".
En el mismo sentido se pronuncia el catedrático Manuel Segovia: "La falta en la vacuna de algunas de las cepas de los virus circulantes siempre se nota, y por eso puede ocurrir que personas que están vacunadas pasen la gripe, lo cual no quiere decir que si no lo estuvieran fuese a ser lo mismo, porque hay personas que pueden pasar dos gripes en un mismo año y, de hecho, hay personas que padecen dos gripes a la vez, de dos cepas del virus distintas, y la vacuna puede no quitarte de pasar una, pero sí otra y siempre es recomendable".
Segovia recuerda que "a pesar de estar vacunado te puedes infectar por un virus muy similar al de la vacuna, que haya cambiado ligeramente, pero en ese caso, aunque padecieras la gripe, siempre sería mucho más leve".
Publicidad
Publicidad
Publicidad
Te puede interesar
Publicidad
Publicidad
Reporta un error en esta noticia
Comentar es una ventaja exclusiva para suscriptores
¿Ya eres suscriptor?
Inicia sesiónNecesitas ser suscriptor para poder votar.